Gezwellen
Gezwellen admin 22 april, 2010 - 10:09Hersentumoren
Hersentumoren admin 19 februari, 2010 - 12:07Inleiding
InleidingEen tumor in de schedel die is ontstaan door plaatselijke woekering van cellen wordt “primair” genoemd als de cellen behoren tot normaal in de schedel voorkomende weefsels, dus bijvoorbeeld de neuronen of glia cellen van de hersenen of cellen in de meningen. Een tumor kan ook uitgaan van cellen die van elders afkomstig zijn en zich in het inwendige van de schedel hebben genesteld (gemetastaseerd); in de kinderleeftijd zijn dat meestal witte bloedcellen. Van deze kwaadaardige witte bloedcelprocessen is acute lymfatische leukemie, ALL, de meest voorkomende. Uitgroei van ALL in de schedel wordt bij kinderen door chemotherapie en bestraling voorkomen Een snel en/of infiltrerend groeiende en naar elders uitzaaiende primaire hersentumor is kwaadaardig. Een langzaam, niet infiltrerende en niet uitzaaiende tumor wordt wel goedaardig genoemd maar kan ernstige gevolgen hebben door de plek waar de tumor zich bevindt. Men kent meer dan 20 verschillende primaire tumoren. De volgende tumoren komen in de kinderleeftijd het meeste voor (in alfabetische volgorde):
Astrocytomen: tumoren die uitgaan van astrocyten.(Zie ENCYCL-Anatomie van de hersenen) Men onderscheidt vier typen, dat wil zeggen vier graden van ernst. Typen 1 en 2 zijn relatief goedaardig; deze worden laaggradig genoemd. Typen 3 en vooral 4 zijn kwaadaardig; deze worden hooggradig genoemd. Astrocytomen vormen tussen 40 en 45% van het totaal aan primaire hersentumoren. Astrocytomen komen overal in het centrale zenuwstelsel voor, in de kinderleeftijd vooral in het cerebellum, de hersenstam, en de oogzenuw.
Craniofaryngeomen: deze gaan uit van een embryonaal overblijfsel direct boven de hypofyse, het zakje van Rathke. Ze vormen ongeveer vijf procent van het totaal aan hersentumoren. Ze groeien langzaam, nabij structuren met belangrijke hormonale en vegetatieve functies.
Ependymomen: deze gaan uit van cellen die de wanden van de ventrikels bekleden. Ependymcellen zijn gliacellen. Ze vormen vijf tot tien procent van het totaal aan hersentumoren bij kinderen. Net als bij astrocytomen (zie boven) worden laaggradige van hooggradige ependymomen onderscheiden.
Gliomen: verzamelnaam voor tumoren uitgaande van verschillende typen gliacellen. In de kinderleeftijd behoort de overgrote meerderheid tot de astrocytomen. Medulloblastomen: deze kwaadaardige tumoren behoren tot de groep van primitieve neuro-ectodermale tumoren (PNET). Ze gaan uit van het cerebellum. Vijftien tot 25% van het totaal aan hersentumoren bij kinderen zijn medulloblastomen.

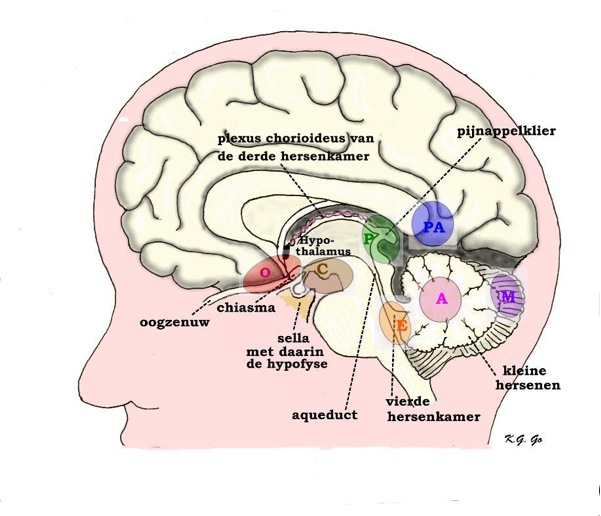
Hoofdletters geven de plaats van tumoren aan: A: astrocytoom in de kleine hersenen, M: medulloblastoom in de kleine hersenen, C: craniofaryngeoom boven de hypofyse. De figuur is overgenomen van de website van de Nederlandse Vereniging voor Neurochirurgie, www.nvvn.org
De tekst in de volgende paragrafen geeft een kort algemeen overzicht van de door hersentumoren veroorzaakte lichamelijke en cognitieve stoornissen en van de neuropsychologische gevolgen van de verschillende vormen van behandeling: opereren, bestralen en behandelen met chemische middelen. Zie voor meer informatie over de verschillende tumoren de Ziektebeschrijving Astrocytoom in het cerebellum , Ziektebeschrijving Medulloblastoom , Ziektebeschrijving Craniofaryngeoom , en Ziektebeschrijving Tumoren in de grote hersenen .
Andere teksten op internet
Andere teksten op internet- www.hersentumor.nl, een website waar veel deskundigen aan meewerken. Via de zoekfunctie vindt men informatie over een groot aantal onderwerpen.
- www.kinderneurologie.eu is een Nederlandstalige website die uitvoerige informatie biedt over verschillende hersentumoren. De website richt zich tot hulpverleners en familieleden
- www.nvvn.org is de website van de Nederlandse Vereniging voor Neurochirurgie. Er is informatie over hersentumoren bij kinderen voor patiënten en familieleden
- www.neurochirurgie-zwolle.nl biedt uitvoerige en deskundige informatie over hersentumoren bij kinderen en is geïllustreerd met veel verhelderende figuren
- www.vokk.nl. De website van de Vereniging Ouders van kinderen met kanker, speciaal voor kind en gezin, ook voor hersentumoren.
Epidemiologie
EpidemiologieDe incidentie van primaire intracraniële tumoren per jaar bedraagt drie tot vier per 100.000 kinderen jonger dan 15 jaar. Omstreeks 1994 kwamen in Nederland ongeveer 100 kinderen ter behandeling vanwege een primaire hersentumor (Jennekens-Schinkel & Jennekens, 2008; Gjerris et al., 1998). Nu wordt het aantal nieuw gediagnosticeerde gevallen geschat op 120. Het aantal kinderen en adolescenten met restverschijnselen van een doorgemaakte primaire hersentumor bedraagt een veelvoud hiervan.
Oorzaken
OorzakenOver de oorzaken waardoor een kind een primaire hersentumor krijgt is weinig bekend. Genetische factoren spelen een rol, zoals blijkt uit het relatief veel voorkomen van maligniteiten bij familieleden van kinderen met astrocytomen (Blumenthal & Canon-Albright, 2008), en uit het veelvuldig voorkomen van hersentumoren bij sommige erfelijke ziekten (zie bijvoorbeeld de paragraaf over lichamelijke verschijnselen in Neurofibromatose-type-1). Blootstelling van het kind aan bestraling, prenataal of in het kader van behandeling, verhoogt de kans op een hersentumor.
Lichamelijke verschijnselen en behandeling
Lichamelijke verschijnselen en behandelingVerschijnselen
Er zijn twee categorieën van verschijnselen.
- De ene categorie wordt bepaald door de plaats van de tumor. Zo ontstaat bij een proces in de kleine hersenen vaak ataxie. Bij een proces in de grote hersenen ontstaan veeleer epileptische aanvallen.
- De andere categorie heeft te maken met verhoging van de intracraniële druk. Door groei van het gezwel of door belemmering van de afvloed van liquor cerebrospinalis (zie Ziektebeschrijving Hydrocefalus) ontstaat een verhoogde druk in de schedel. De verschijnselen daarvan zijn kort samengevat: hoofdpijn, verminderde alertheid, braken, dubbelzien, achteruitgang van de gezichtsscherpte. Door ruimtegebrek kunnen hersendelen worden weggeduwd en ingeklemd raken op plaatsen waar ze normaal niet aanwezig zijn. Inklemming leidt (onder andere) tot nekstijfheid, pupilverwijding in één oog en bewustzijnsverlaging; ze kan op korte termijn levensbedreigend zijn.
Diagnostiek en behandeling
Ten eerste moet worden aangetoond dat de verschijnselen veroorzaakt worden door een gezwel, ten tweede moet (met MRI) de plaats van het gezwel exact worden vastgesteld en ten derde wordt (met MRI en microscopisch onderzoek) de aard van het gezwel bepaald.
Behandeling kan zich langs drie wegen voltrekken.
- Bijna altijd wordt getracht het gezwel volledig of zo volledig mogelijk te verwijderen. Bij volledige verwijdering is een tweede behandelingsvorm soms overbodig.
- Radiotherapie is vaak gewenst bij onvolledige verwijdering of bij kwaadaardigheid. Radiotherapie bevordert de overleving maar kan op lange termijn veel neveneffecten hebben, in het bijzonder bij jonge kinderen. Tot de neveneffecten behoren: (1) endocriene stoornissen als hypofyse en hypothalamus in het stralingsgebied liggen, met - onder andere - onvoldoende schildklierfunctie en onvoldoende lengtegroei, (2) epilepsie, (3) doofheid, als het binnenoor mee bestraald wordt, (4) intracraniële bloedingen, necrose van hersenweefsel, en vaatafwijkingen in het bestraalde gebied, (5) het ontstaan van een andere tumor en (6) stoornissen van cognitieve functies (zie volgende paragraaf, over "cognitief functioneren"). De stralingslast van normaal hersenweefsel kan door driedimensionaal afstemmen van de stralingsbundels op de vorm van de tumor ("3-dimensional conformal radiotherapy", afgekort 3DCRT) en door verschillen in stralingsintensiteit in de stralingsbundel ("intensity modulated", afgekort IMRT) zoveel mogelijk worden beperkt. Stereotactische radiotherapie werkt met veel zwakke stralingsbundels die vanuit verschillende richtingen elkaar kruisen op de plaats van de tumor.
- Chemotherapie wordt toegepast in plaats van of ter aanvulling op radiotherapie. Voor behandeling van sommige hersentumoren worden chemische substanties gebruikt die toxisch zijn voor snel delende cellen. Het aantal van deze chemotherapeutica is groot en de wijze van toediening varieert. In de regel worden de nadelige effecten zoveel mogelijk beperkt door behandeling met combinaties van verschillende chemotherapeutica. De combinaties en de doseringen worden naar aanleiding van nieuwe bevindingen frequent bijgesteld. Chemotherapie heeft vooral veel voorbijgaande neveneffecten. Cisplatin, een platina houdend chemotherapeuticum, kan echter blijvend gehoorverlies veroorzaken.
Cognitief functioneren
Cognitief functionerenVolgens een in 2005 uitgegeven richtlijn worden alle kinderen met een hersentumor volgens een landelijk overeengekomen protocol neuropsychologisch en didactisch onderzocht (Catsman-Berrevoets, 2005).
Gevolgen van chirurgie
De gevolgen van operatieve verwijdering van een tumor voor cognitie en gedrag hangen af van de plaats van de tumor in het hersenweefsel. Zo kan na verwijdering van een cerebellumtumor een periode van mutisme volgen terwijl operatie in de linkerhelft van de grote hersenen risico geeft op fatische stoornissen. Deze en andere gevolgen van chirurgisch ingrijpen worden toegelicht in de Ziektebeschrijvingen van de verschillende tumoren: Astrocytoom in het cerebellum, Medulloblastoom, Craniofaryngeoom, en Tumor van de Grote Hersenen.
Gevolgen van radiotherapie
In de jaren na conventionele bestraling daalt het intelligentiequotiënt (IQ) geleidelijk. De daling is groter bij jongere kinderen en hogere dosis. De daling is het gevolg van vertraagde ontwikkeling, meestal niet van verlies van eerder verworven vermogens. Ter illustratie: gemiddeld 13 jaar na behandeling van een grote groep kinderen, ouder dan 7 jaar, vanwege hersentumor bedroeg het IQ van de niet bestraalden 97 en van de bestraalden 79. De gedaalde intelligentie brengt ook tekorten in werkgeheugen mee en in leren en onthouden (Reimers et al., 2003) (ENCYCL-Geheugen). De mentale achteruitgang wordt geweten aan vertraagde informatieverwerking die veroorzaakt zou worden door beschadiging van de “witte stof” (Mulhern et al., 2004). Men tracht deze ernstige gevolgen te beperken. Dezelfde totale stralingsdosis kan bijvoorbeeld verspreid over extra veel zittingen worden toegediend (hyperfractionering). De stralingslast van normaal hersenweefsel kan door driedimensionaal afstemmen van de stralingsbundels op de vorm van de tumor (3-dimensional conformal radiotherapy, afgekort 3DCRT) en door verschillen in stralingsintensiteit in de stralingsbundel (“intensity modulated”, afgekort IMRT) zoveel mogelijk worden beperkt. Stereotactische radiotherapie werkt met vele zwakke stralingsbundels vanuit verschillende richtingen die elkaar kruisen op de plaats van de tumor. De stralingslast voor gezond weefsel vermindert door deze methoden zeer aanzienlijk (Hoffman & Yock, 2009).
Gevolgen van chemotherapie
Chemotherapie wordt veelal gecombineerd met radiotherapie. Door de veelheid van chemotherapeutica en van hun doseringen en combinaties (zie boven: Diagnostiek en behandeling) is het niet gemakkelijk geringe of matige nadelige effecten van chemotherapie voor het latere cognitieve functioneren vast te stellen. Het meeste houvast geven de resultaten van behandelingen met “alleen chemotherapie”. Ervaringen daarmee zijn opgedaan bij kinderen met acute lymfatische leukemie en met opticusgliomen. De bevindingen tot nu toe strekken zich uit tot een periode van 4 jaar na aanvang van de therapie. Kort samengevat wijzen ze op een hoogstens zeer gering nadelig cognitief effect (Jansen, 2009; Askins & Moore, 2008; Jansen et al., 2008).
Cognitieve training en farmacotherapie
Omgevingsfactoren hebben invloed op het cognitieve en sociale functioneren na hersenletsel. Training van aandacht, geheugen en leren van kinderen met niet aangeboren hersenletsel heeft enig gunstig effect (Jennekens-Schinkel & Jennekens, 2008). Een jaar na afsluiting van tumorbehandeling gegeven cognitieve training lijkt positief effect te hebben op schoolvaardigheden en aandacht, maar de ouders merken het meer in het dagelijks leven dan dat het in testuitslagen blijkt en over de blijvendheid van het effect ontbreken gegevens (Butler et al., 2008).
Onderzoek is gaande over het stimulerend effect van middelen als modafinil en methylfenidaat op aandachtsfuncties van kinderen die een hersentumor overleefden (Askins & Moore, 2008).
Gedrag
GedragIn de eerste jaren na behandeling behoren verminderde activiteit, teruggetrokkenheid, kinderlijk gedrag en prikkelbaarheid tot de meest voorkomende gedragsveranderingen. Zie verder Ziektebeschrijvingen Astrocytoom in het cerebellum, Medulloblastoom, Craniofaryngeoom en Tumor in de Grote Hersenen.
Psychosociaal functioneren
Psychosociaal functionerenAlgemeen
Tumorgroei in hersenen van tot dan toe gezonde kinderen is een ingrijpende medische gebeurtenis met vaak blijvende gevolgen. De kinderen zelf, hun ouders, leerkrachten en vrienden zoeken een weg tussen acceptatie van wat niet meer kan en uitbuiten wat nog wel kan. Belangrijk zijn daarbij voor de kinderen zelf onder meer
- zichtbare gevolgen van de tumor: hemiparese, kale plekken op het hoofd, zwaarlijvigheid, maar ook evenwichtsproblemen zijn voorbeelden van zichtbare gevolgen die bij leeftijdgenoten gemakkelijk bevreemding, spot of pesterij oproepen
- onzichtbare gevolgen: uitval van een deel van het gezichtsveld, verminderd gehoor, verminderd gevoel in vingers en handen, problemen met concentreren of leren, trager denken, moeite met rekenen of andere schoolvakken zijn voorbeelden van onzichtbare gevolgen die vragen om erkenning, realistische inschatting en aangepaste actie (bijvoorbeeld afzien van universitaire studie en kiezen van een toegepaste opleiding). Juist kinderen of jongeren met weinig lichamelijke restverschijnselen kunnen te hoog worden ingeschat en daardoor overmatige problemen hebben om bij te blijven
- leerkrachten die niet geϊnformeerd zijn over de gevolgen van de hersentumor kunnen onbedoeld bijdragen aan isolement en psychosociale nood
- niet meer passen in de vertrouwde school- en sportgroep kan leiden tot isolement en bijdragen tot een negatief zelfbeeld
- ouders die worden gekweld door vrees voor tumor recidief en voor een ongunstige sociale en maatschappelijke toekomst van het kind (Anclair et al., 2009) kunnen positieve adaptatie belemmeren.
Schoolloopbaan
Een grote minderheid van de kinderen wordt in de jaren na tumorbehandeling op scholen voor speciaal onderwijs geplaatst; onderwijskundige hulp is nodig voor de meeste overige kinderen. Niet alleen cognitieve achteruitgang door bestraling, ook fysieke handicaps blijken een rol te spelen (Aarsen et al., 2006).
Toekomst
Na tenminste vijf jaar overleving van de hersentumor hebben veel jong volwassenen één of meer lichamelijke handicap(s). De meesten zijn niet depressief of op andere wijze in psychosociale nood maar zij beoordelen de kwaliteit van hun lichamelijk functioneren als onbevredigend. In vergelijking tot leeftijdgenoten zijn ze lager opgeleid, is het percentage gehuwden kleiner, het percentage zonder arbeidsbetrekking groter, en hebben ze een geringer inkomen (Boman et al., 2009; Zebrack et al., 2004).
Begeleiding
BegeleidingKind en gezin behoeven ondersteuning en stimulering:
- informeren en adviseren van ouders en andere begeleiders over reststoornissen na de behandeling en het aanpassen daaraan, in het bijzonder over het contact met het taal- of spraakgestoorde kind
- volgen van de cognitieve ontwikkeling van het kind in de jaren na behandeling en zo nodig ouders, kind en eventueel leerkrachten of werkbegeleiders adviseren naar aanleiding van de uitkomsten
- signaleren van psychosociale problemen, deze behandelen of voor behandeling doorverwijzen naar ter zake kundige klinisch psycholoog of ontwikkelingspsycholoog
- signaleren van nood bij ouders of (vergeet ze niet!) broertjes en zusjes en zorgen dat adequate behandeling in gang wordt gezet
- een geïnformeerd lerarenteam kan helpen bij inhalen van leerachterstand en bij eventueel accepteren van verandering van schooltype; na inhalen, doublure of verandering van schooltype kan het kind weer de broodnodige succeservaringen opdoen
- er ontstaan steeds meer mogelijkheden voor gehandicaptensport, die het sociale isolement doorbreken en ook weer manieren bieden om zich te meten met anderen.
Een kind met een hersentumor
Een kind met een hersentumor[nog geen tekst beschikbaar]
Literatuur
LiteratuurAarsen FK, Paquier PF, Reddingius Re, Streng LC, Arts WFM, Evera-Preesman M, Catsman-Berrevoets C (2006) Functional outcome after low-grade astrocytoma treatment in childhood. Cancer 106: 396-402
Anclair M, Hovén E, Lannering B, Boman KK (2009) Parental fears following their child’s tumor diagnosis and treatment. Journal of Pediatric Oncology Nursing 26: 68-74
Askins MA, Moore BD (2008) Preventing neurocognitive late effects in childhood cancer survivors. Journal of Child Neurology 23: 1160-1171
Blumenthal DT, Cannon-Albright LA (2008) Familiality in brain tumors. Neurology 71: 1015-1020
Boman KK, Hovén E, Anclair M, Lannering B, Gustafsson G (2009) Health and persistent functional late effects in adult survivors of childhood CNS tumours: a population-based cohort study. European Journal of Cancer doi: 10.1016/j.ejca.2009.06.008
Catsman-Berrevoets, C.E. namens Landelijke Werkgroep Neuropsychologie/Orthopedagogiek Kinderen met hersentumoren (2005) Richtlijn Neuropsychologische en Orthodidactische Follow up van Kinderen die behandeld zijn voor een Hersentumor.
Gjerris F, Agerlin N, BorgesenSE, Buhl L, Haase L, Klinken L et al. (1998) Epidemiology and prognosis in children treated for intracranial tumours in Denmark 1960-1984. Child’s Nervous System 14: 302-311
Hoffman KE, Yock TI (2009) Radiation therapy for pediatric central nervous system tumors. Journal of Child Neurology 24: 1387-1396
Jansen NCAJ (2009) Cognitive functioning of children treated for acute lymphoblastic leukaemia with chemotherapy only. Proefschrift, Rijksuniversiteit Groningen
Jansen NCAJ, Kingma A, Schuitema A, Bouma A, Veerman A, Kamps W (2008) Neuropsychological outcome in chemotherapy-only treated children with acute lymphoblastic leukemia. Journal of Clinical Oncology 26: 3025-3030
Jennekens-Schinkel A, Jennekens FGI (2008) Neuropsychologie van neurologische aandoeningen in de kindertijd. Amsterdam, Uitgeverij Boom, Hoofdstuk 8 Hersentumoren en cerebrale leukemie, pp 313 en Hoofdstuk 9, Traumatisch Hersenletsel, pagina’s 377, 378 en 380
Mulhern RK, Merchant TH, Gajjar A, Reddick WE, Kun LE (2004) Late neurocognitive sequelae in survivors of brain tumours in childhood. Lancet Oncology 5; 399-408
Reimers TS, Ehrenfels S, Mortensen EL, Schmiegelow M, Sonderkaer S, Carstensen H, Schmiegelow K, Muller J (2003) Cognitive deficits in long term survivors of childhood brain tumors. Identification of predictive factors. Medical and Pediatric Oncology 40: 26-34
Zebrack BJ, Gurney JG, Oeffinger K, Whitton J, Packer RJ, Mertens A, Turk N, Castleberry R, Dreyer Z, Robison LL, Zeltzer LK (2004) Psychological outcomes in long term survivors of childhood brain cancer: a report from the Childhood Cancer Survivor Study. Journal of Clinical Oncology 22: 999-1006
Cerebellair astrocytoom
Cerebellair astrocytoom admin 23 november, 2009 - 16:07Inleiding
InleidingEen astrocytoom is een tumor die ontstaat door woekering van astrocyten. Astrocyten zijn gliacellen, steuncellen in het centrale zenuwstelsel. Op grond van hun groeiwijze worden astrocytomen ingedeeld in vier graden van ernst. De graden 1 en 2 worden als relatief goedaardig beschouwd: niet snel groeiend, niet of weinig infiltrerend en in de regel niet uitzaaiend. Men noemt ze laaggradig. Laaggradige astrocytomen kunnen overal in het centrale zenuwstelsel voorkomen. De meeste astrocytomen in het cerebellum bevatten veel lange spoelvormige cellen, reden waarom ze “pilocytaire” astrocytomen worden genoemd. Het zijn goed afgegrensde graad 1 tumoren. Een minderheid, 5% tot 15%, van de cerebellaire astrocytomen is fibrillair of protoplasmatisch. Dit zijn graad 2 tumoren (Zuzak et al., 2008; Villarejo et al., 2008). In deze tekst worden eerst de lichamelijke verschijnselen samengevat. Daarna volgt een beschrijving van de cognitieve en gedragsmatige gevolgen.
Het astrocytoom in de kleine hersenen (zie A) kan bij toename van grootte de ervoor liggende vierde ventrikel samendrukken en de afvloed van liquor cerebrospinalis belemmeren. De figuur is overgenomen van de website van de Nederlandse Vereniging voor Neurochirurgie, www.nvvn.org
Andere teksten op internet
Andere teksten op internetwww.kinderneurologie.eu geeft uitvoerige informatie, vooral over de acute fase van diagnostiek en behandeling van "pilocytair atrocytoma" voor hulpverleners en familieleden.
www.cancer.net/ website onder auspiciēn van de Amerikaanse vereniging voor klinische oncologie over verschillende vormen van kanker, daarbij inbegrepen astrocytoom bij kinderen
Epidemiologie
EpidemiologieDe pilocytaire astrocytomen in het cerebellum maken bij benadering 8% tot 10% uit van alle hersentumoren bij kinderen jonger dan 14 jaar (Raaschou-Nielsen et al., 2006). Het is aannemelijk dat in Nederland ieder jaar bij minimaal vijf kinderen een pilocytair astrocytoom wordt gediagnosticeerd (Jennekens-Schinkel & Jennekens, 2008). Hoeveel van deze kinderen een cerebellair fibrillair astrocytoom hebben is niet met zekerheid bekend. Bijna alle kinderen overleven de aandoening. Naar schatting hebben in Nederland een honderdtal kinderen van 15 jaar of jonger een cerebellair astrocytoom in de voorgeschiedenis.
Oorzaak
OorzaakWaardoor een astrocytoom in het cerebellum ontstaat is niet bekend. Genetische factoren kunnen een rol spelen, want kanker komt relatief vaak voor bij familieleden van mensen met astrocytomen (Blumenthal & Canon-Albright, 2008).
Lichamelijke verschijnselen
Lichamelijke verschijnselenVerschijnselen
De tumor verstoort processen in het cerebellum en in structuren in de directe omgeving van het cerebellum. Door belemmering van de afvloed van hersenvocht uit de hersenkamers (zie Figuur 1) en door ruimtegebrek kan de druk in de schedel toenemen en kan hersenweefsel ingeklemd raken in het wervelkanaal op de overgang naar de schedel. Kinderen klagen dan over hoofdpijn, ze braken, hun bewegingen zijn onvoldoende gecoördineerd en daardoor onzeker, en er zijn vaak oogbewegingsstoornissen (Steinlin et al., 2003).
Medische behandeling
Zo nodig wordt de afvloed van het hersenvocht genormaliseerd door aanbrengen van een drain, een ventriculoperitonale shunt (zie Ziektebeschrijving Hydrocefalus ). De tumor kan in de regel geheel of vrijwel geheel door operatie en soms heroperatie worden verwijderd. Nabehandeling met bestraling of met chemotherapeutica is niet nodig.
Na medische behandeling
Dertig tot 50% van de kinderen houdt lichte neurologische restverschijnselen: lichte ataxie, soms onduidelijk spreken (cerebellaire dysartrie) en oogbewegingsstoornissen (onder andere nystagmus) (Steinlin et al., 2003; Aarsen et al., 2004). De restverschijnselen verhinderen niet dat vrijwel alle (95%) kinderen na een cerebellair astrocytoom handelingen van het gewone leven overeenkomstig hun leeftijd kunnen uitvoeren, ze zijn ADL-zelfstandig (zie ENCYCL-ADL-zelfstandig) (Zuzak et al., 2008).
Stoornissen van cognitief functioneren en gedrag
Stoornissen van cognitief functioneren en gedragCerebellair mutisme of fossa posterior syndroom
Vijf tot 25% van de kinderen wordt één tot enkele dagen na operatie mutistisch; de kinderen spreken niet en gebruiken hun stem ook overigens niet. Gelijktijdig kunnen er gedurende kortere of langere tijd andere afwijkingen zijn, waaronder langdurig gesloten houden van de ogen (de kinderen lijken niet in staat tot openen ervan) en onvoldoende controle over bewegingen van mond en gelaat (orofaciale apraxie). Na verloop van dagen tot maanden beginnen de kinderen weer te spreken. Herstel vordert geleidelijk. Tien jaar na operatie is de spraak nog steeds niet optimaal: te langzaam, onvoldoende gearticuleerd en onvoldoende vloeiend (zie onder). Zie ook Ziektebeschrijving Medulloblastoom.
Spraak
Verminderde vloeiendheid van de spraak blijkt uit o.a. afbreking of verlenging van woorden, herhaling van woorddelen en van woorden of woordgroepen. Dergelijke verschijnselen komen bij iedereen wel voor, maar meer na een cerebellair astrocytoom. Deze verminderde vloeiendheid van spraak berust op onvoldoende snelle organisatie van de bewegingspatronen die nodig zijn voor vlot spreken, en niet op gestoorde innervatie van de spieren die bij stemgeving en klankvorming betrokken zijn (zoals bij dysartrie) (Huber et al., 2007). De verminderde vloeiendheid van de spraak zou ook het innerlijk herhalen van verbale informatie belemmeren, waardoor bijvoorbeeld een net opgezocht telefoonnummer minder goed in het geheugen wordt vastgehouden (Kirschen et al., 2008).
Mentale ontwikkeling en intelligentie
In het algemeen blijft de intelligentie na chirurgische behandeling op het niveau dat in de algemene bevolking “gemiddeld” of “laaggemiddeld” is: verbaal en performaal intelligentiequotiënt (IQ) en totaal intelligentiequotiënt (TIQ) liggen zowel in de maanden na operatie als op de langere termijn gemiddeld tussen 90 en 100. In vergelijking met de algemene bevolking zijn er in die groepen wel veel kinderen met een laag (≤ 90) performaal of verbaal IQ (Beebe et al., 2005; Steinlin et al., 2003; Riva et al., 2000).
Andere cognitieve functies
Op de gebieden van geheugen, leren en aandacht bestaat, zelfs meer dan tien jaar na de operatie (Rønning et al., 2005) ongeveer hetzelfde beeld als voor de intelligentie: de groepsgemiddelden zijn (laag)normaal en verhoudingsgewijze veel kinderen behalen lagere testuitslagen. In individuele gevallen zijn taalafwijkingen mogelijk, zoals moeite met vinden van woorden en breedsprakigheid (cocktail party verschijnsel, zie Ziektebeschrijving Spina bifida ) (Aarsen et al., 2004). Executieve functies (belangrijk voor het organiseren en planmatig uitvoeren van handelingen of activiteiten) delen in het beeld. De plaats van de tumor in het cerebellum laat tot op heden geen voorspellingen toe over aanwezigheid en aard van cognitieve stoornissen.
Vermoedelijk functioneren de kinderen over de gehele linie aan de zwakke kant. (Zie voor achtergronden Jennekens-Schinkel & Jennekens, 2008).
Tempo
De werksnelheid is in het algemeen licht verminderd.
Gedrag
Gestoorde regulering van emotionele reacties wordt genoemd als gevolg van letsel van de vermis. De stoornis kan bij een enkel kind tot uitdrukking komen in excessief reageren maar, waarschijnlijk bij meer kinderen, leiden tot tekort in spontaneïteit en in aandrift tot spreken (Aarsen et al., 2004).
Psychosociaal functioneren
Psychosociaal functionerenUitzonderingen daargelaten, beschouwen geopereerde kinderen en jong volwassenen zich lichamelijk in goede toestand en beoordelen zij hun kwaliteit van leven als niet minder of zelfs beter dan van leeftijdgenoten (Zuzak et al., 2008).
Schoolloopbaan
Meer kinderen dan in de algemene bevolking zijn zwak in spellen, rekenen en lezen; een aanmerkelijk groter percentage (20-25% ) dan in de algemene schoolpopulatie heeft extra onderwijs nodig maar ook kinderen met neurologische of neuropsychologische restverschijnselen kunnen de school normaal doorlopen (Zuzak et al., 2008; Beebe et al., 2005; Aarsen et al., 2004).
Begeleiding
Begeleiding- Voor zowel kind als ouders zijn de ontdekking van de tumor en de operatie ervan schokkende gebeurtenissen waarvan de verwerking veel tijd nodig kan hebben.
- In vergelijking met kinderen die andere hersentumoren overleven, hebben kinderen bij wie een cerebellair astrocytoom is verwijderd relatief gunstige vooruitzichten. Neuropsychologische evaluatie een half jaar tot een jaar na operatie is wenselijk. Bespreking van de bevindingen met ouders en kind en zonodig met leerkrachten kan eventuele cognitieve gevolgen verhelderen en overbodige vrees wegnemen.
- Een toelichting op het mogelijke verband van eventuele gedragsproblemen met het letsel van de kleine hersenen kan soms van nut zijn.
Een kind met een cerebellair glioom in de voorgeschiedenis
Een kind met een cerebellair glioom in de voorgeschiedenis[nog geen inhoud]
Literatuur
LiteratuurAarsen FK, Van Dongen HR, Paquier PF, Van Mourik M, Catsman-Berrevoets CE (2004) Long-term sequelae in children after cerebellar astrocytoma surgery. Neurology 62: 1311-1316
Beebe DW, Ris MD, Armstrong FD, Fontanesi J, Mulhern R, Holmes E, Wisoff JH (2005) Cognitive and adaptive outcome in low-grade pediatric cerebellar astrocytomas: evidence of diminished cognitive and adaptive functioning in National Collaborative Research Studies (CCG9891/POG9130). Journal of Clinical Oncology 22: 5198-5204
Blumenthal DT, Canon-Albright LA (2008) Familiarity in brain tumors. Neurology 71: 1015-1020
Huber JF, Bradley K, Spiegler BJ, Dennis M (2006) Long-term effects of transient cerebellar mutism after cerebellar astrocytoma or medulloblastoma tumor resection in childhood. Child’s Nervous System 22: 132-138
Jennekens-Schinkel A en Jennekens FGI (2008) Neuropsychologie van neurologische aandoeningen in de kindertijd. Amsterdam, Uitgeverij Boom, Hoofdstuk 8 Hersentumoren en cerebrale leukemie, p 313
Raaschou-Nielsen O, Sørensen M, Carstensen H, Jensen T, Bernhardtsen T, Gjerris F, Schmiegelow K (2006) Increasing incidence of childhood tumours of the central nervous system in Denmark , 1980-1996. British Journal of Cancer 95: 416-422
Rønning C, Sundet K, Tønnessen BD, Lundar T, Helseth E (2005) Persistent cognitive dysfunction secondary to cerebellar injury in patients treated for posterior fossa tumors in childhood. Pediatric Neurosurgery 41: 15-21
Steinlin M, Imfeld S, Zulauf P, Boltshauser E, Lövblad K-O, Lüthy AR, Perrig W, Kaufmann F (2003) Neuropsychological long-term squelae after posterior fossa tumour resection during childhood. Brain 126: 1998-2008
Villarejo F, Belinchón de Diego, Gómez de la Riva A (2008) Prognosis of cerebellar astrocytoma in children. Child’s Nervous System 24: 203-210
Zuzak TJ, Poretti A, Drexel B, Zehnder D, Boltshauser E, Grotzer MA (2008) Outcome of children with low-grade cerebellar astrocytoma: long-term complications and quality of life. Child’s Nervous System 24: 1447-1455
Medulloblastoom
Medulloblastoom fajenn 23 juni, 2010 - 22:23Inleiding
InleidingMedulloblastomen zijn kwaadaardige tumoren die ontstaan in de kleine hersenen, en wel meestal in de vermis. Ze bestaan uit kleine, ronde cellen zonder specifieke kenmerken. Ze groeien snel en infiltrerend, ze zaaien uit naar andere delen van het centrale zenuwstelsel en bij uitzondering naar andere lichaamsdelen (Palmer et al., 2008).
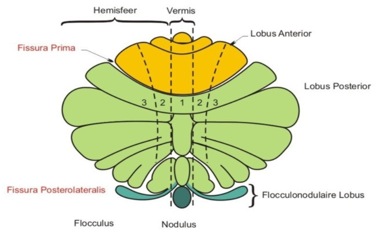
De figuur is via Google afbeeldingen overgenomen van http://en.wikipedia.org/ wiki/Cerebellum
Het medulloblastoom groeit vanuit de vermis in zijdelingse richting en in de richting van de vierde ventrikel die zich aan de voorzijde van het cerebellum bevindt (zie Figuur 1 in Ziektebeschrijving Astrocytoom in het cerebellum). Deze figuur is overgenomen via Google afbeeldingen van www.search.com.
Andere teksten op internet
Andere teksten op internetwww.hersentumor.nl geeft toegang tot de site van de Stichting Hersentumor.nl, een initiatief van deskundigen, o.a van het AMC te Amsterdam. Via de zoekfunctie kan men bijvoorbeeld een heldere, korte beschrijving vinden over de verschillende bestralingsmethoden en over bijwerkingen van bestraling.
www.kinderneurologie.eu . Gedetailleerde en deskundige informatie over de verschillende hersentumoren bij kinderen.
www.nvvn.org , de site van de Nederlandse Vereniging voor Neurochirurgie met informatie voor patiënten en familieleden.
Epidemiologie
EpidemiologieIn Nederland wordt elk jaar bij ongeveer 120 kinderen een hersentumor ontdekt (zie Ziektebeschrijving Hersentumoren). Ongeveer twintig van deze kinderen hebben een medulloblastoom. Momenteel bereikt 70-80% van hen de grens van vijfjaarsoverleving (zie paragraaf ' Na behandeling' in Lichamelijke verschijnselen). De ziekte ontstaat meestal op schoolleeftijd. Het totaal aantal kinderen en adolescenten in Nederland dat een medulloblastoom heeft overleefd is niet precies bekend. Het moeten er meer dan 100 zijn (Jennekens-Schinkel & Jennekens, 2008).
Oorzaak
OorzaakMedulloblastomen ontstaan in het cerebellum uit primitieve voorlopercellen. Studies van DNA en boodschapper-RNA tonen dat men verschillende groepen medulloblastomen kan onderscheiden. Dit is van belang omdat de groepen verschillen in hun reacties op behandeling. In twee zeldzame erfelijke vormen van kanker bestaat een verhoogde neiging tot ontwikkelen van medulloblastomen. In andere gevallen ontbreken aanwijzingen voor familiair voorkomen (Uziel et al., 2009).
Lichamelijke verschijnselen
Lichamelijke verschijnselenVerschijnselen
- De tumor verstoort lokale processen, daardoor ontstaan cerebellaire verschijnselen zoals onzekerheid bij lopen, versterkte neiging tot vallen en oogbewegingsstoornissen.
- Door snelle groei van de tumor en belemmering van afvloed van liquor cerebrospinalis (zie Ziektebeschrijving Hydrocefalus) ontstaan verschijnselen van verhoogde druk en van plaatsgebrek in de schedel: hoofdpijn, braken, verminderde alertheid, nekstijfheid, daling van bewustzijn (zie ook Ziektebeschrijving Hersentumoren).
- Tumorcellen kunnen via de liquor verspreid worden en elders in het centrale zenuwstelsel gaan woekeren. Om dat proces op te sporen wordt de liquor op kwaadaardige cellen onderzocht en wordt MRI onderzoek gedaan.
Medische behandeling
- De liquorafvloed wordt hersteld met een shunt of via een operatief aangebrachte opening in de bodem van de derde hersenkamer (zie Ziektebeschrijving Hydrocefalus).
- De tumor wordt zo mogelijk volledig verwijderd. Maar volledige verwijdering lukt vaak niet doordat de tumor vaak via de vierde ventrikel de hersenstam ingroeit waar veel voor het leven belangrijke processen worden geregeld en waar opereren dus gevaarlijk is.
- Schedel en ruggenmerg worden helemaal bestraald (zogenaamd craniospinaal) om metastasen te vernietigen. Een extra stralingsdosis wordt gegeven op de plaats van de tumor. Hoe minder bestraling van gezond weefsel, des te minder nadelige gevolgen. Kinderen van drie jaar en jonger worden niet bestraald vanwege de grote stralengevoeligheid van jonge hersenen. Bestraling van kinderen jonger dan zeven jaar brengt meer stralingsrisico mee dan van oudere kinderen.
- De stralingsdosis wordt zoveel mogelijk verlaagd of bestraling wordt vervangen door chemotherapie. De middelen, chemotherapeutica, zijn gericht tegen snel delende cellen. Middelen die uitsluitend effect hebben op tumorcellen en andere snel delende cellen ongemoeid laten bestaan (nog) niet. Om de nadelige effecten zo beperkt mogelijk te houden, wordt behandeld met een combinatie van verschillende chemotherapeutica (Gottardo & Gajjar, 2008).
Na behandeling
Verhoudingsgewijze veel risico lopen kinderen bij wie tumorcellen in de liquor, al of niet met uitzaaiingen, zijn geconstateerd en bij wie meer dan 1.5 cm3 tumorweefsel niet operatief kon worden verwijderd. Zij krijgen daarom een hogere stralingsdosis dan kinderen met standaard risico (geen tumorcellen in de liquor en minder dan 1.5 cm3 achtergebleven tumorweefsel). Van de kinderen met hoog risico overleeft momenteel bijna 70% langer dan vijf jaar, en van de kinderen met standaard risico iets meer dan 80%. Kinderen van drie jaar en jonger lopen extra risico doordat zij niet bestraald worden.
De prijs van overleven is restverschijnselen en complicaties:
- Na operatie kan de dosering en coördinatie van bewegingen in variabele mate onvoldoende zijn (ataxie); dit kan ook tot uiting komen in de spraak, die daardoor moeilijk verstaanbaar is (dysartrie). Tot de mogelijke andere neurologische restverschijnselen behoort eenzijdige aangezichtsverlamming.
- Hormonale stoornissen kunnen ontstaan door bestralingsletsel van hypothalamus en hypofyse. De stoornissen kunnen leiden tot tekort aan groeihormoon, hypofunctie van de schildklier en soms ook onvoldoende bijnierstimulerend hormoon en onvoldoende geslachtshormoon (Laughton et al., 2008). De lengtegroei kan achterblijven.
- Bestraling kan blijvend plaatselijk kaalheid tot gevolg hebben.
- Bestraling heeft nadelige gevolgen voor het cognitieve functioneren.
- Alle chemotherapeutica hebben voorbijgaande ongewenste effecten. Cisplatin, een krachtig werkzaam middel, kan het binnenoor beschadigen en blijvend gehoorverlies veroorzaken. Het risico voor het horen neemt toe bij hogere cumulatieve dosis. Zelfs gering gehoorverlies is voor kinderen in de fase van taalontwikkeling bijzonder nadelig.
- Bestraalde kinderen hebben op de lange termijn verhoogde kans op een andere hersentumor.
Stoornissen van cognitief functioneren
Stoornissen van cognitief functionerenCerebellair mutisme of fossa posterior syndroom
Na operatie vanwege medulloblastoom komt bij 25% van de kinderen cerebellair mutisme in meer of minder ernstige mate voor (Robertson et al., 2006). Een dag of enkele dagen na operatie van de tumor houdt het kind geheel of vrijwel geheel op met geluiden maken en praten, het is mutistisch. Het begrijpt goed wat anderen tegen hem zeggen. Na verloop van dagen tot weken gaat het weer spreken, maar de spraak is monotoon, traag en dysartrisch. Herstel volgt geleidelijk (Riva & Giorgi, 2000). Tien jaar na operatie kan de spraak nog steeds traag en licht dysartrisch zijn (Huber et al., 2006). Zie ook Ziektebeschrijving Astrocytoom in het cerebellum.
In de periode van het mutisme zijn er soms, gedurende kortere of langere tijd, andere afwijkingen, zoals langdurig gesloten houden van de ogen; het lijkt alsof het kind niet tot openen van de ogen in staat is en onvoldoende controle heeft over bewegingen van mond en keel. De beschikbare gegevens wijzen op nog andere problemen, waaronder vooral prikkelbaarheid, emotionele labiliteit en/of ontremming (Wolfe-Christensen et al., 2007). Men spreekt dan wel van een cerebellair cognitief-affectief syndroom (CCAS). Kinderen met CCAS hebben niet allemaal een fase van mutisme (Wells et al., 2008). Aard en beloop van CCAS behoeven nader onderzoek (zie ook Jennekens-Schinkel & Jennekens, 2008). Over de oorzaak van cerebellair mutisme en CCAS bestaat geen zekerheid.
Intelligentie
Bij de meeste kinderen daalt het totale intelligentiequotiënt (IQ) gedurende een vijf- of zestal jaren na bestraling (Mulhern et al., 2005). Bij standaard risico, leeftijd ouder dan zeven jaar en plaatselijke bestraling is de daling gering; bij hoog risico en leeftijd jonger dan zeven jaar is de daling aanzienlijk. Onder normale omstandigheden blijft een IQ door de ontwikkeling heen ongeveer constant; de geconstateerde IQ-daling betekent dat het kind wel ontwikkelt maar minder of minder snel dan normaal. Behalve bestraling zou ook operatieschade aan het mediale deel van de kleine hersenen een rol kunnen spelen in de daling van het IQ (Puget et al., 2009).
Andere cognitieve stoornissen
Werkgeheugen, selectieve aandacht (zich richten op relevante informatie en niet relevante informatie wegfilteren) en vooral verwerkingssnelheid ondervinden nadelig effect van bestraling (zie voor een overzicht Palmer, 2008). De boven beschreven geleidelijke daling van het IQ zou begrepen kunnen worden uit tekorten in deze “kernfuncties” (Palmer, 2008).
Kinderen met cerebellair mutisme hebben vaak lang enige problemen met organiseren van hun handelen maar voor zover tot op heden bekend geeft het syndroom geen extra nadeel voor het cognitieve functioneren. Het wachten is op onderzoeksresultaten van grotere groepen kinderen (Mulhern et al., 2005).
Lezen, spellen en rekenen
Hoewel de schoolse vaardigheden minder gedetailleerd zijn onderzocht dan het IQ, is ook hierin een geleidelijk toenemende achterstand vastgesteld (Mabbott et al., 2005).
Psychosociaal functioneren
Psychosociaal functionerenSchoolloopbaan
Gehoorverlies kan, ook als het gering is tot leerproblemen leiden. Bij kinderen die nog verkeren in de fase van taalverwerving kan gehoorverlies de verdere verwerving van taalbegrip en taalproductie belemmeren (Knight et al., 2005) (ENCYCL-Taalverwerving). Een groot percentage kinderen met een gehoorstoornis na behandeling van medulloblastoom heeft speciaal onderwijs nodig (Ribi et al., 2005), bij voorkeur in cluster 2. Ook het complex van andere lichamelijke veranderingen en de geleidelijke IQ-daling kunnen leiden tot plaatsing op een school voor speciaal onderwijs, veelal in cluster 3.
Sociale relaties
Verminderde sociale interactie, benauwenis (“anxiety”) en depressie zijn in de ogen van ouders en leerkrachten kenmerken van veel kinderen die een medulloblastoom overleefden. Sociale problemen nemen in de loop van jaren eerder toe dan af (Mabbott et al., 2005). De kinderen maken ook later niet gemakkelijk vrienden. Daarbij speelt hun fysieke verschijningsvorm een rol: te klein voor de leeftijd, soms haarverlies. Geen van 12 jong volwassenen (> 18 jaar) had een vaste vriend(in). Ook het vinden van geschikt werk is moeilijker dan voor gezonde leeftijdgenoten (Ribi et al., 2005).
Begeleiding
BegeleidingAlgemeen
Kinderen die een medulloblastoom hebben overleefd zijn – uitzonderingen daargelaten – in verschillende opzichten ernstig en blijvend beperkt. Zij hebben extra zorg nodig en moeten zo mogelijk toch opgroeien tot zelfstandige mensen.
Zij behoeven advisering van (1) een internist-endocrinoloog vanwege de hormonale tekorten, (2) een audioloog vanwege eventueel gehoorverlies, (3) een revalidatiegeneeskundige in verband met eventuele motorische stoornissen (ataxie), (4) eventueel een logopedist voor spraakafwijkingen die communicatie belemmeren. De neuropsycholoog kan de ouders informeren over aard en ernst van eventuele cognitieve stoornissen, de betekenis van het gezin voor de cognitieve ontplooiing en zo nodig over de gevolgen van (ook al is het gering) gehoorverlies voor de taalvorming van jonge kinderen. Zij/hij adviseert bij de schoolkeuze en controleert zo nodig op mogelijke toename van cognitieve stoornissen.
Het gezin kan psychische en/of sociale bijstand behoeven van klinisch psycholoog en/of maatschappelijk werkende.
Cognitieve training en farmacotherapie
Training van aandacht of andere cognitieve functies en medicamenteuze behandeling van aandacht worden toegepast maar zijn niet onderzocht op een manier dat nut ervan valt af te leiden voor kinderen met medulloblastomen of met kwaadaardige cerebellumtumoren. Effecten van eventuele interventies zijn bij kinderen met bestraalde medulloblastomen door de late progressie van de cognitieve stoornissen extra moeilijk beoordeelbaar. Zie echter de Ziektebeschrijving Hersentumoren.
Een kind met een medulloblastoom
Een kind met een medulloblastoom[tekst volgt nog]
Literatuur
LiteratuurGottardo NG en Gajjar A (2008) Chemotherapy for malignant brain tumors of childhood. Journal of Child Neurology 23: 1149-1159
Jennekens-Schinkel A & Jennekens FGI (2008) Neuropsychologie van neurologische aandoeningen in de kindertijd. Amsterdam: Uitgeverij Boom. Hoofdstuk 8. Hersentumoren en cerebrale leukemie, pp 313, 315
Huber JF, Bradley K, Spiegler BJ Dennis M (2006) Long-term effects of transient cerebellar mutism after cerebellar astrocytoma or medulloblastoma tumor resection in childhood. Child’s Nervous System 22: 132-138
Knight KR, Kraemer DF, Neuvelt EA (2005) Ototoxicity in children receiving platinum chemotherapy: underestimating a commonly occurring toxicity that may influence academic and social development. Journal of Clinical Oncology 23: 8588-8596
Laughton SJ, Merchant TE, Sklar CA, Kun LE, Fouladi M, Broniscer A, Morris EB, Sanders RP, Krasin MJ, Shelso J, Xiong Z, Wallace D, Gajjar A (2008) Endocrine outcomes for children with embryonal brain tumors after risk-adapted craniospinal and conformal primary-site irradiation and high-dose chemotherapy with stem-cell rescue on the SJMB-96 trial. Journal of clinical Oncology 26: 1112-1118
Mabbott DJ, Spiegler BJ, Greenberg ML, Rutka JT, Hyder DJ, Bouffet E (2005) Serial evaluation of academic and behavioral outcome after treatment with cranial radiation in childhood. Journal of Clinical Oncology 23: 2256-2263
Mulhern RK, Palmer SL, Merchant TE, Wallace D, Kocak M, Brouwers P, Krull K, Chintagumpala M, Stargatt R, Ashley DM, Tyc VL, Kun L, Boyett J, Gajjar A (2005) Neurocognitive consequences of risk-adapted therapy for childhood medulloblastoma. Journal of Clinical Oncology 23: 5511-5519
Palmer SL (2008) Neurodevelopmental impacts on children treated for medulloblastoma: a review and proposed conceptual model. Developmental Disability Research Reviews 14: 203-210
Puget S, Boddaert N, Viguier N, Kieffer V, Bulteau C, Garnett M, Callu D, Sainte-Rose D, Kalifa C, Dellatolas G, Grill J (2009) Injuries to inferior vermis and dentate nuclei predict poor neurological and neuropsychological outcome in children with malignant fossa posterior tumors. Cancer 115: 1338-1347
Ribi K, Relly C, Landolt MA, Alber FD, Boltshauser E, Grotzer MA (2005) Outcome of medulloblastoma in children: long-term complications and quality of life. Neuropediatrics 36: 357-365
Riva D, Giorgi C (2000) The cerebellum contributes to higher functions during development. Brain 123: 1051-1061
Robertson PL, Muraszko KM, Holmes EJ, Sposto R, Packer RJ, Gajjar A, Dias MS, Allen JC. The Children’s Oncology Group (2006) Incidence and severity of postoperative cerebellar mutism syndrome in children with medulloblastoma: a prospective study of the Children’s Oncology Group. Journal of Neurosurgery 105 (6 Suppl) 444-451
Uziel T, Karginov FV, Xie S, Parker JS, Wang Y-D, Gajjar A, He L, Ellison D, Gilbertson RJ, Hannon G, Roussel MF (2009) The miR-17-92 cluster collaborates with the Sonie Hedgehog pathway in medulloblastoma. Proceedings of the National Academy of Sciences of the USA 106 (B) 2812-2817
Wells EM, Walsh KS, Khademian ZP, Keating RF, Packer RJ (2008) The cerebellar mutism syndrome and its relation to cerebellar cognitive function and the cerebeallar cognitive affective disorder. Developmental Disabilities 14: 221-228
Wolfe-Christensen C, Mullins LL, Scott JG, McNall-Knapp RY (2007) Persistent psychosocial problems in children who develop posterior fossa syndrome after medulloblastoma resection. Pediatric Blood Cancer 15: 49: 723-726
Craniofaryngeoom
Craniofaryngeoom fajenn 24 juni, 2010 - 08:24Inleiding
InleidingCraniofaryngeomen (cranio = schedel, farynx = keel) zijn tumoren die ontstaan in het midden van het middelste deel van de schedelholte, achter de neus, boven het keelgebied en boven de sella turcica (Turkse zadel) waarin zich de hypofyse bevindt, het orgaan dat veel hormonen produceert. Craniofaryngeomen bevatten één of meer holten die met een dikke, geelbruine vloeistof zijn gevuld. Ze groeien langzaam, in de richting waar ze de minste weerstand ondervinden; ze infiltreren niet en ze zaaien bijna nooit uit. Ze veroorzaken grote problemen door de plaats waar ze zich bevinden.
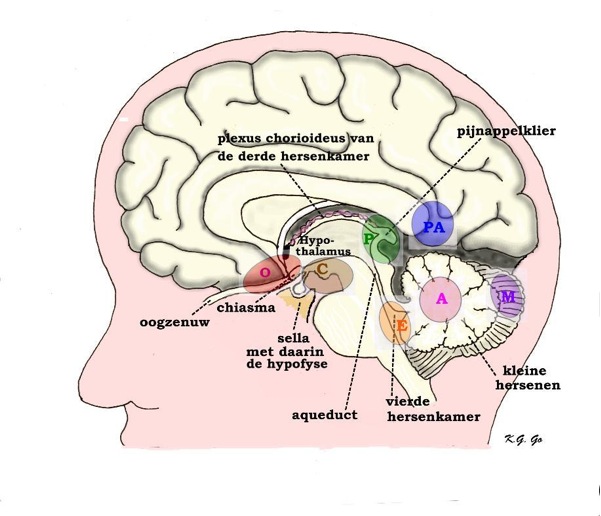
Schematische doorsnede van schedel en hersenen, overlangs door het midden (van neus tot achterhoofd). De met “C” aangegeven ovale structuur is een craniofaryngeoom. Direct daaronder bevindt zich de hypofyse, een hormonen producerende klier. Het achterste deel van de hypofyse (neurohypofyse) is met een steel verbonden met de hypothalamus. De hypothalamus maakt deel uit van de begrenzing van de derde hersenkamer (ventrikel), een holte in de tussenhersenen, het hersenweefsel tussen de twee grote hersenhelften. Helder vocht (liquor cerebrospinalis) vloeit van uit de ventrikels in de grote hersenen via de derde ventrikel en het aqueduct naar de vierde ventrikel. De hypothalami zijn (vegetatieve) regelcentra die zelf ook hormonen produceren en de werking van de hypofyse beïnvloeden. Direct voor de sella turcica kruisen de beide oogzenuwen in het chiasma. De figuur is overgenomen van de website van de Nederlandse Vereniging voor Neurochirurgie, www.nvvn.org
Andere teksten op internet
Andere teksten op internetwww.kinderneurologie.eu Een Nederlandstalige, toegankelijke en deskundige website voor hulpverleners, patiënten en hun familieleden met uitvoerige informatie over craniofaryngeomen.
www.nvvn.org, de site van de Nederlandse vereniging voor neurochirurgie beschrijft de verschijnselen, het stellen van de diagnose en de neurochirurgische behandelmogelijkheden.
www.hersentumor.nl geeft toegang tot de site van de Stichting Hersentumor.nl, een initiatief van deskundigen, o.a van het AMC te Amsterdam. Via de zoekfunctie kan men bijvoorbeeld een heldere, korte beschrijving vinden over de verschillende bestralingsmethoden en over bijwerkingen van bestraling.
Epidemiologie
EpidemiologieVolgens de beschikbare gegevens wordt in Nederland per jaar bij vier tot vijf kinderen craniofaryngeoom vastgesteld, en wel het meest in het leeftijdsgebied tussen vijf en veertien jaar (Haupt et al., 2006). Vrijwel alle kinderen overleven. Aangenomen mag worden dat in de Nederlandse bevolking enkele tientallen kinderen en adolescenten leven die in het verleden vanwege een craniofaryngeom zijn behandeld.
Oorzaak
OorzaakDe tumor gaat uit van een embryonaal overblijfsel van het voorste deel van de hypofyse; dit overblijfsel, het zakje van Rathke, bevindt zich ergens tussen hypothalamus en hypofyse (zie Figuur in de Inleiding en het onderschrift daarbij). De oorzaak van de tumorgroei is onbekend.
Lichamelijke verschijnselen
Lichamelijke verschijnselenVerschijnselen
Het langzaam groeiende craniofaryngeoom belemmert op den duur de afvloed van hersenvocht vanuit de derde ventrikel. Het oefent geleidelijk steeds meer druk uit op aangrenzende structuren: hypothalamus en hypofyse en de kruisende oogzenuwen in het chiasma. De verschijnselen variëren van hoofdpijn, misselijkheid en braken (door verhoogde druk in de schedel als gevolg van de belemmerde afvloed van hersenvocht en toenemende grootte van het gezwel), onvoldoende zien (beperking van de gezichtsvelden, wazig zien), teveel drinken en plassen en groeivertraging tot inactiviteit en moeheid. De tumor is goed zichtbaar op een MRI (Merchant et al., 2002).
Behandeling van de tumor
De behandeling omvat (1) herstel van de afvloed van het hersenvocht, (2) operatieve verwijdering van tumorweefsel en (3) bestraling. De kans op opnieuw uitgroeien van de tumor is kleiner naarmate deze vollediger verwijderd is, maar de tumor volledig los prepareren van de hypothalamus geeft groter risico voor extra letsel van de hypothalamus. Bestraling vindt zo gericht mogelijk plaats; ze leidt tot schrompeling van tumorweefsel of stagnatie van tumorgroei. Groeit de tumor toch opnieuw uit dan zal opnieuw geopereerd en/of bestraald moeten worden (Combs et al., 2007)
Behandeling van restverschijnselen
De restverschijnselen zijn van neurologische en van hormonale aard. De neurologische restverschijnselen betreffen vooral het zien: beperking van de gezichtsvelden en bij uitzondering zelfs blindheid. Andere neurologische verschijnselen, zoals eenzijdige aangezichtsverlamming, zwakte in een lichaamshelft en epilepsie, zijn zeldzaam maar komen voor. De neurologische restverschijnselen vergen oogheelkundige en revalidatiegeneeskundige maatregelen.
Tekort aan hormoonproductie vergt suppletie van hormonen, bijvoorbeeld van groeihormoon, anti-diuretisch hormoon, schildklierhormoon, bijnierhormoon en geslachtshormoon (Poretti et al., 2004; Merchant et al., 2002). Excessieve gewichtstoename en verhoogde slaapbehoefte overdag houden verband met de beschadiging van de hypothalamus (Müller et al., 2005). Slaapzucht kan in enige mate medicamenteus worden tegengegaan.
Stoornissen van cognitie en gedrag
Stoornissen van cognitie en gedragIntelligentie
Gemiddeld over groepen kinderen met een craniofaryngeoom ligt de intelligentie in het normale gebied. Na operatie en niet-stereotactische, (zie Ziektebeschrijving Hersentumoren) bestraling neigt het totale intelligentiequotiënt (IQ) tot daling. Althans ten dele wordt deze toegeschreven aan neurologische en radiologische complicaties zoals hersenbeschadiging door vaatletsel tijdens operatie of door bestraling (Merchant et al., 2002; Taphoorn et al., 2000).
Andere cognitieve functies
Kinderen hebben een laag werktempo, een verhoogde afleidbaarheid en onvoldoende concentratie. In het dagelijks leven ondervinden ze moeite met zich herinneren van namen en overbrengen van verhalen en berichten (Waber et al., 2006; Poretti et al., 2004).
Gedrag
Een variabel percentage adolescenten lijdt onder obsessieve eetzucht. Bepalend is de (mate van) beschadiging van de hypothalamus door tumor en/of behandeling. Het onbeheersbare en overmatige eten gaat gepaard met buitensporige toename van het lichaamsgewicht (Jennekens-Schinkel & Jennekens, 2008). De drang en dwang tot bemachtiging van voedsel kunnen leiden tot diefstal en ernstige sociale problemen. Een minderheid heeft een verhoogde slaapbehoefte overdag. Als de hypothalamus niet is beschadigd en als de bestraling zo strikt mogelijk kan worden beperkt tot de tumor zijn latere gedragsproblemen gering, zo blijkt uit beoordelingen door ouders (Dolson et al., 2009).
Psychosociaal functioneren
Psychosociaal functionerenSchoolloopbaan
School- en leerproblemen zijn geen uitzondering. Bijles kan meestal voldoende aan de leerproblemen tegemoet komen. Maar soms is de kennisleemte te groot; dan moet het kind doubleren. Een enkele maal wordt het kind een groep teruggeplaatst of is overplaatsing naar een school voor speciaal onderwijs beter (Dolson et al., 2009; Poretti et al., 2004).
Sociale relaties
De meerderheid van de kinderen en jongeren ondervindt problemen in de omgang met leeftijdgenoten van hetzelfde en van het andere geslacht. Men slaagt niet in het maken van vrienden/vriendinnen. Vooral de fysieke verschijningsvorm (te klein en te dik) kan een belemmering vormen voor acceptatie door leeftijdgenoten en eventuele werkgevers (Dolson et al., 2009; Poretti et al., 2004).
Kwaliteit van leven
Afhankelijk van de neurologische en hormonale restverschijnselen beoordelen jongeren de kwaliteit van hun sociale en emotionele leven als meer of minder ernstig verminderd in vergelijking met die van leeftijdgenoten. Veel jongeren waarderen de kwaliteit van hun sociale leven als slechter dan van hun lichamelijke functioneren (Poretti et al., 2004).
Begeleiding
BegeleidingDe obsessieve eetzucht, het niet geaccepteerd worden door leeftijdsgenoten, de problemen op school (in mindere mate) en de blijvende afhankelijkheid van geneeskundige zorg vergen extra en voortgaande psychologische, psychosociale en onderwijskundige bijstand. Alleen verbetering van behandelstrategieën kan daar verandering in brengen.
Begeleiders kunnen de kinderen en jongeren helpen om – zoals alle chronisch zieke kinderen – hun anders zijn te accepteren en om haalbare activiteiten te vinden waarin zij hun mogelijkheden kunnen ontplooien.
Slaperigheid zou bij sommige kinderen met medicatie bestreden kunnen worden. Mogelijkheden tot farmacologische beteugeling van de eetobsessie worden onderzocht. Aan psychologische pogingen tot beteugeling van de eetobsessie kan beter worden gewerkt wanneer de opvatting ingang vindt dat ook een op biologische basis ontstane zeer ontregelende eetstoornis door de psyche beïnvloed kan worden. De neuropsycholoog kan adviseren bij ontwikkelen en toetsen van therapeutische benadering van de eetstoornis.
Een adolescent met een craniofaryngioom
Een adolescent met een craniofaryngioomJosien klaagde enkele maanden over hoofdpijn toen zij op de leeftijd van 13 jaar plotseling dubbelzag. Beeldvorming van de hersenen toonde een cysteuze tumor die drukte op het chiasma opticum; de zijventrikels waren verwijd. Pathologisch onderzoek bevestigde de diagnose craniofaryngioom. De endocriene functies waren niet gestoord. Een drain ontlastte de hydrocefalus. De tumor werd verwijderd waarbij de hypofysesteel werd doorgenomen.
Na de operatie vielen voorste en achterste hypofysefuncties uit, waarvoor gesuppleerd werd met antidiuretisch hormoon, levothyroxine, hydrocortison en later ook geslachtshormonen en groeihormoon. Resttumor werd bestreden met radiotherapie. De lokale genezing verliep voorspoedig.
Josien was voor het ontstaan van de klachten altijd een uitmuntende leerlinge geweest. Na de operatie was zij veel trager dan voorheen; zij had moeite met concentreren en inprenten. De gymnasiumleerstof was ineens te moeilijk. Zij viel overdag in slaap. Zij leed vanaf de operatie aan een eetobsessie die haar gewicht in een half jaar meer dan 10 kg deed toenemen. Zij werd depressief.
Bij neuropsychologisch onderzoek werd een hooggemiddeld IQ vastgesteld, aanzienlijk lager dan het geschatte uitstekende premorbide IQ. Aan verandering van schooltype waren Josien noch haar ouders toe. Uitgebreide analyse van het slaap-waakritme leidde niet tot een diagnose. Het voorgeschreven laagcalorische dieet had niet het gewenste effect. Psychiatrische begeleiding werd ingezet wegens de depressie.
Bij controle vier jaren na de operatie bleken bij beeldvorming geen aanwijzingen voor hergroei van de tumor. Josien had nog steeds volledige hormonensuppletie. Zij had zwaar overgewicht: bij een lengte van 1,70 m een lichaamsgewicht van 104 kg. Zij was onveranderd traag, haar IQ was in het gemiddelde gebied gebleven, er waren geen specifieke cognitieve functiestoornissen maar haar gehele niveau paste niet meer bij hoger onderwijs. Zij handhaafde zich met moeite op een school voor speciaal vervolgonderwijs, waar zij zich sociaal en qua opleidingsperspectief (zij had de gedachte aan een academische studie niet opgegeven) niet in kon schikken.
De eetobsessie had in het gezin geleid tot fasen van verstikkende controle, ontreddering en woede (“de chirurg heeft gezegd dat mijn verzadigingscentrum is weggenomen”, waarmee Josien ieder die wilde helpen in de verdediging drukte). De vermindering van cognitief functioneren en van activiteiten (Josien was voorheen sportief en actief) was ook voor de ouders moeilijk hanteerbaar.
De beschrijving toont dat de ernstige nasleep van een goedaardige tumor de kwaliteit van het leven van patiënt en omgeving op diverse fronten aantast.
Literatuur
LiteratuurCombs SE, Thilmann C, Huber PE, Hoess A, Debus J, Schutz-Ertner D (2007) Achievement of long-term local control in patients with craniopharyngiomas using high precision stereotactic radiotherapy. Cancer 109: 2308-2314
Dolson EP, Conklin HM, Li C, Xiong X, Merchant TE (2009) Predicting behavioral problems in craniopharyngioma survivors after conformal radiotherapy. Pediatric Blood and Cancer 52: 860-864
Haupt R, Magnani C, Pavonelli M, Caruso S, Dama E, Gazzè ML (2006) Epidemiological aspects of craniopharyngioma. Journal of Pediatric Endocrinologic Metabolism 19 Supplement 1 : 289-293
Jennekens-Schinkel A, Jennekens FGI (2008) Neuropsychologie van neurologische aandoeningen in de kindertijd. Amsterdam, Uitgeverij Boom, pp 326-329
Merchant TE, Kiehna EN, Sanford RA, Mulhern RK, Thompson SJ, Wilson MW, Lustig RH, Kun LE (2002) Craniopharyngioma: the St Jude Children’s Research Hospital experience 1984-2001. International Journal of Radiation Oncology Biology Physics 53: 533-542
Müller HL, Bruhnken G, Emser A, Faldum A, Etavard-Gorris N, Gebhardt U, Kolb R, Sörensen N (2005) Longitudinal study on quality of life in 102 survivors of childhood craniopharyngioma. Child’s Nervous System 21: 975-980
Poretti A, Grotzer MA, Ribi K, Schönle E, Boltshauser E (2004) Outcome of craniopharyngioma in children: long-term complications and quality of life. Developmental Medicine &d Child Neurology 46; 220-229
Taphoorn MJB, van Es C, Gooskens RHJM, de Vroede M. Jennekens-Schinkel A, Vandertop WP (2000) Kinderen met een craniofaryngioom, een ‘goedaardige’ hersentumor met grote morbiditeit. Nederlands Tijdschrift voor Geneeskunde 144: 1705-1709
Waber DP, Pomeroy SL, Chiverton AM, Kieran MW, Scott RM, Goumnerova LC, Rivkin MJ (2006) Everyday cognitive function afer craniopharyngioma in childhood. Pediatric Neurology 34: 13-19
In de grote hersenen
In de grote hersenen fajenn 24 juni, 2010 - 15:00Inleiding
InleidingHersentumoren die ontstaan door woekering van hersencellen worden primair genoemd. Doordat hersencellen verschillen, verschillen ook de hersentumoren. Dat geldt op dezelfde wijze voor tumoren in de hemisferen van de grote hersenen als voor tumoren in andere delen van het centrale zenuwstelsel.
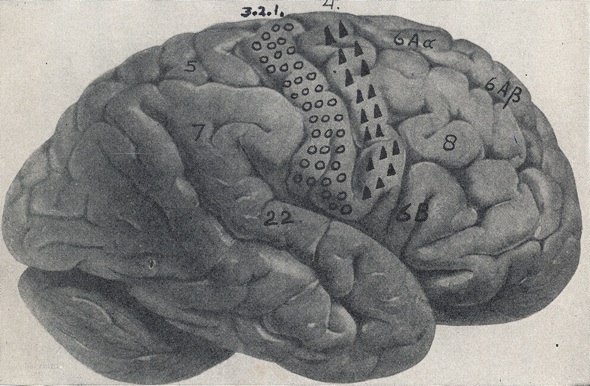
Het gebied dat met driehoekjes is gemarkeerd duidt area 4 aan, het motorische schorsgebied. Het maakt deel uit van de frontale hersenkwab. Area 4 is door een groeve (sulcus centralis) gescheiden van een gebied dat met rondjes is gemarkeerd. Dit is het sensibele schorsgebied, het voorste deel van de wandbeen(pariētale)-kwab. Het reikt aan de onderzijde tot een andere diepe groeve, de sulcus lateralis. Daaronder/achter bevindt zich de slaapkwab (temporale kwab), de kwab waar bij kinderen de meeste tumoren voorkomen. De occiptale kwab vormt de achterpool van de grote hersenen. Daaronder ziet men de kleine hersenen. Overgenomen uit A. Biemond, Diagnostiek van Hersenziekten, tweede druk, 1950, Uitgever Erven Bohn. In de grote hersenen van kinderen kunnen zich de volgende typen tumoren voordoen.
- Gliomen ontstaan door woekering van gliacellen. Gliacellen zijn de steuncellen van het centrale zenuwstelsel. Van de drie typen gliacellen, de stervormige astrocyten, de uitloperarme oligodendroglia en de ependymcellen die de wanden van de ventrikels bekleden, woekeren de astrocyten veruit het meest. Dit zijn de astrocytomen. In de groeiwijze van gliomen onderscheidt men 4 graden van ernst. Tumoren met de ernstgraden 3 en vooral 4 zijn kwaadaardig: ze groeien snel, infiltreren in gezond weefsel en zaaien uit naar andere plaatsen in het zenuwstelsel of het lichaam. Tumoren met de graden 1 en 2 zijn relatief goedaardig: ze groeien langzaam, infiltreren niet of weinig en zaaien meestal niet uit; ze worden “laaggradig” genoemd (Zie ook Ziektebeschrijving Hersentumoren).
- Tumoren die bestaan uit gewoekerde neuronen (gangliocytomen) of uit neuronen en gliacellen (gangliogliomen) of uit gedesorganiseerde haarden van neurale en gliale cellen (DNET) (“dysembryoplastische neuroectodermale tumor”) groeien allemaal langzaam, meestal in de temporale kwab van de grote hersenen.
Primaire tumoren in de grote hersenen van kinderen zijn overwegend laaggradig. Tenzij uitdrukkelijk anders vermeld, blijft deze tekst beperkt tot deze categorie.
Andere teksten op internet
Andere teksten op internetwww.kinderneurologie.eu. Een Nederlandstalige tekst met uitvoerige en deskundige informatie over 20 verschillende hersentumoren bij kinderen, voor hulpverleners, patiënten en familieleden.
Epidemiologie
EpidemiologiePrimaire hersentumoren worden in Nederland per jaar bij 100 tot 120 kinderen aangetoond. Ongeveer 25% tot 30% hiervan ontstaat in één van beide hemisferen van de grote hersenen (Sønderkaer et al., 2003). Het zijn merendeels laaggradige gliomen. De zeer grote meerderheid van de kinderen overleeft de aandoening zodat mag worden aangenomen dat enkele honderden kinderen in Nederland een tumor in een hemisfeer in de voorgeschiedenis hebben (zie Ziektebeschrijving Hersentumoren).
Oorzaak
OorzaakEen genetische factor zou een rol kunnen spelen omdat kanker bij deze kinderen vaak familiair voorkomt (Blumenthal & Canon-Albright, 2008) en omdat gliomen zich vaak voordoen bij enkele erfelijke ziekten. (zie bijvoorbeeld de paragraaf over lichamelijke verschijnselen in Neurofibromatose type 1). Nabij DNET kunnen tekenen van dysplasie van hersenweefsel worden aangetroffen, wijzend op een ontwikkelingsstoornis (Bilginer et al., 2009). Blootstelling aan bestraling, prenataal of in het kader van behandeling, verhoogt bij de behandelde kinderen de kans op een hersentumor, ook in de hemisferen.
Lichamelijke verschijnselen en behandeling
Lichamelijke verschijnselen en behandelingVerschijnselen
Hemisfeertumoren geven aanleiding tot plaatselijke stoornissen en daarmee tot epileptische aanvallen. Hoofdpijn, verminderde alertheid en braken kunnen ontstaan door verhoogde druk in de schedel (Sønderkaer et al., 2003).
Operatieve behandeling
Als door beeldvorming van de hersenen de plaats van de tumor is vastgesteld, kan worden overgegaan tot volledige of zo volledig mogelijke verwijdering. De ingreep zal verenigbaar moeten zijn met behoud van essentiële functies, waaronder taal en geheugen. Dit kan onder andere worden onderzocht door kortdurende uitschakeling van een helft van de grote hersenen door middel van toediening van amobarbital (een barbituraat) aan het grote toevoerende bloedvat van die hersenhelft (de arteria carotis). De neuropsycholoog heeft tot taak in kort tijdsbestek zich een indruk te vormen van taal en geheugen in deze conditie. De amobarbital procedure staat (naar de bedenker ervan) bekend als Wada test. Tegenwoordig wordt ook electrocorticografie (EcOG) toegepast.. Anders dan bij kwaadaardige tumoren wordt bij laaggradige tumoren veelal afgezien van bestraling en nabehandeling met chemotherapeutica (Zie Ziektebeschrijving Hersentumoren; Jennekens-Schinkel en Jennekens, 2008).
Na operatieve behandeling
De epileptische aanvallen verdwijnen of verminderen. Bij “vermindering van aanvallen” blijft behandeling met anti-epileptica nodig. Een kleine minderheid van de kinderen houdt neurologische restverschijnselen. In geval van onvolledige tumorverwijdering moet rekening worden gehouden met opnieuw uitgroeien van tumorweefsel. Behalve heroperatie kan in dat geval ook stereotactische radiotherapie worden overwogen, een zeer gerichte vorm van bestraling met meerdere kleine stralingsbundels (zie voor beschrijving van de methode www.hersentumor.nl of Ziektebeschrijving Hersentumoren) (Kano et al., 2009).
Stoornissen van cognitie en gedrag
Stoornissen van cognitie en gedragIntelligentie
De intelligentie van kinderen die zijn geopereerd vanwege een glioom ligt in het normale gebied. Gemiddeld over groepen kinderen zijn totaal, verbaal en performaal intelligentiequotiënt (IQ) hoger dan 90, maar lager dan het gemiddelde (= 100) van de algemene bevolking. Het percentage kinderen met lager dan gemiddeld IQ is groter dan in de algemene bevolking. Kinderen met een laesie in de rechter hemisfeer hebben gemiddeld een beter verbaal IQ (100) dan kinderen met een laesie in de linker hemisfeer (91) (Ris et al., 2008). Het performale IQ verschilt niet tussen de groepen.
Andere cognitieve functies
Kinderen die geopereerd zijn vanwege een laaggradige hemisfeertumor kunnen meer aandachtsproblemen hebben dan gezonde leeftijdgenoten, bijvoorbeeld met volhouden van de aandacht in saaie taken (Aarsen et al., 2009).
Kinderen bij wie een langzaam groeiende tumor in de temporale kwab leidt tot medicamenteus moeilijk behandelbare epilepsie hebben een vertraagde taalontwikkeling (de Koning et al., 2009) (ENCYCL-Taalverwerving). Het is niet duidelijk of de taalontwikkeling extra kwetsbaar is wanneer de tumor zich bevindt in de linker hemisfeer (Aarsen et al., 2009; de Koning et al., 2009). Vermoedelijk speelt de leeftijd van ontstaan van de tumor en/of de epilepsie een rol.
Rekenen, schrijven, lezen
De schoolvaardigheden van kinderen die geopereerd zijn vanwege een langzaam groeiende tumor in een van de grote hersenhelften zijn licht achter op die van leeftijdgenoten (Ris et al., 2008). Over het latere beloop ervan kan geen uitspraak worden gedaan.
Begeleiding
BegeleidingDe toekomst van kinderen die een operatie hebben ondergaan vanwege een laaggradige tumor in de grote hersenen is over het algemeen gunstig en misschien is daardoor het psychosociale functioneren op lange termijn niet uitputtend onderzocht. Enkele kanttekeningen zijn nodig:
- Het laat zich aanzien dat veel kinderen cognitief over de hele linie iets minder goed functioneren, wat mede tot uitdrukking komt in iets meer moeite met verwerving van schoolse vaardigheden (zie bijvoorbeeld de Ziektebeschrijving Bacteriële meningitis).
- Een kleine minderheid van deze kinderen heeft neurologische restverschijnselen, bijvoorbeeld (1) zwakte in een lichaamshelft en daardoor verminderde motorische vaardigheid bij sport en spel, of (2) epileptische aanvallen die met anti-epileptica worden behandeld. Zowel de aanvallen als sommige anti-epileptica kunnen voor het cognitieve functioneren nadelig zijn.
- Gunstige prognose is geen garantie voor moeiteloze emotionele verwerking.
Ondanks de gunstige vooruitzichten loopt de ontwikkeling van de kinderen dus toch meer risico dan van leeftijdgenoten. Ouders, kind, maar ook leerkrachten behoeven informatie over deze zaken en zo nodig advies en begeleiding, bij voorkeur door hulpverleners die ervaring hebben met de gevolgen van hersentumoren of algemener van hersenletsel.
Een kind met een tumor in de grote hersenen
Een kind met een tumor in de grote hersenen[tekst volgt nog]
Literatuur
LiteratuurAarsen FK, Paquier PF, Arts W-F, Van Veelen M-L, Michiels E, Lequin M, Catsman-Berrevoets CE (2009) Cognitive deficits and predictors 3 years after diagnosis of a pilocytic astrocytoma in childhood. Journal of Clinincal Oncology 27: 3528-3532
Bilginer B, Yalnizoglu D, Soylemezoglu F, Turanli G, Cila A, Topcu M, Akalan N (2009) Surgery for epilepsy in children with dysembryoplastic neuroepithelial tumor: clinical spectrum, seizure outcome, neuroradiology, and pathology. Child’s Nervous System 25: 485-491
Blumenthal DT, Cannon-Albright LA (2008) Familiality in brain tumors. Neurology 71: 1015-1020
Jennekens-Schinkel A & Jennekens FGI (2008) Neuropsychologie van neurologische aandoeningen in de kindertijd. Amsterdam, Uitgeverij Boom, pp 331-334
Kano H, Niranian A, Flickinger JC, Pollack IF, Jacacki RT, Lunsford LD (2009) Stereotactic radiosurgery for pilocytic astrocytomas part 2: outcomes in pediatric patients. Journal of Neuro-oncology May 26 (Epub ahead of print)
Koning T de, Versnel H, Jennekens-Schinkel A, Schooneveld MJ van, Dejonckere PH, van Rijen PC van, Nieuwenhuizen O van, Dutch Collaborative Epilepsy Surgery Programme (DuCESP) (2009) Language development before and after temporal surgery in children with intractable epilepsy. Epilepsia doi: 10.1111/j.1528-1167
Ris MD, Beebe DW, Armstrong FD, Fontanesi J, Holmes E, Sanford RA, Wisoff JH (2008) Cognitive and adaptive outcome in extracerebellar low-grade brain tumors in children: a report from the Children’s Oncology Group. Journal of Clinical Oncology 26: 4765-4770
Sønderkaer S, Schmiegelow M, Carstensen H, Bageskov-Nielsen L, Müller J, Schmiegelow K (2003) Long-term neurological outcome of childhood brain tumors treated by surgery only. Journal of Clinical Oncology 21: 1347-1351